(資料來源:病理柳葉刀)
1)我們身邊的免疫療法
其實我們對免疫療法都不陌生。我們大家接觸最廣的,也許就是乙肝疫苗和近幾年比較火的人乳頭狀瘤病毒(HPV)疫苗。有人可能並不覺得癌症疫苗是免疫療法,其實它們不僅是,而且是在患癌前就杜絕它的發生,是一種安全並且主動的癌症免疫療法。拿HPV舉例吧,宮頸癌中有九成以上都是感染HPV造成的,如果我們事先接種HPV的疫苗,那就可以直接杜絕90%以上的患宮頸癌的風險。和主動療法相對的就是被動免疫療法,也就是在癌症發生後,免疫療法是如何發揮作用的。
傳統的癌症療法分為三種,外科手術,化學藥物療法和放射性療法。而最近十年來第四種癌症療法,也就是免疫療法因為它正在通過一個個令人振奮的案例,革命性地改變著我們對癌症的認識。
2016年的魏則西事件讓很多人第一次聽說了免疫療法。魏則西因為在百度推薦的莆田系醫院接受了沒有經過審批的DC-CIK療法,最後沒有效果導致病情延誤。 DC-CIK療法一度非常火熱,它的發現者Ralph M. Steinman還因此獲得了2011年的諾貝爾獎。 DC-CIK療法簡單來說,就是提取病人體內不成熟的免疫細胞,把它們在體外訓練成為更強效的免疫細胞,最後再將細胞輸回病人體內的過程。它的理論站得住腳,並且也有些成功的個例,但可惜在後期的幾個臨床驗證裡結果有好有壞,所以沒有通過藥監局的上市審核。現在大家對這個療法看法也不一致,當然現在還有一些人在繼續研究它,不過DC-CIK療法已經不是現在的主流了。
我們的免疫系統分工很細緻,其中有兩種細胞值得一提。一種叫做T細胞,它可以直接對抗癌細胞並且就地殺滅;另一種叫樹突狀細胞(DC),它負責發現癌細胞,並且把發現的癌細胞報告給T細胞。上一段講到的DC-CIK療法就是訓練了樹突狀細胞,加強預警系統。聰明的你或許已經想到了另一種可能性,為什麼不直接訓練T細胞呢?
2)T細胞改造療法(CAR-T)
如果你能想到這裡,那你和全世界頂尖大佬的想法已經非常一致了。我們不妨把將T細胞經過提取->訓練 ->最後輸回病人體內的療法統稱為T細胞改造療法(CAR-T),很多醫藥公司都在大力投入研究這種療法。到目前為止,上市的T細胞改造產品一共有兩個,都在美國。一個是諾華的“Kymriah”,用於治療兒童的B細胞白血病,還有Kite Pharma公司的“Yescarta”,用於治療成人B細胞淋巴瘤。這兩種療法的定價分別是47.5萬美元和37.3萬美元/次,真是貧窮限制了我的想像力。不過諾華還算講義氣,承諾一次療程後無效可以全額退款。
在國內免疫治療發展也相當火熱,雖然暫時還沒有T細胞改造療法的產品上市,但是也已經有5家公司在最近半年成功通過國家藥監局的審批進入臨床實驗。南京的傳奇公司依靠母公司金斯瑞強大的蛋白質相關技術和研發資源的支持,是第一個申請臨床試驗的公司。 (但是請注意,目前為止國內並沒有任何一家醫院和公司具有CAR-T的臨床治療資質,如果哪個醫院告訴你可以治,那一定是fake news.)
B細胞是血細胞的一種,B細胞不受控制地增殖就導致了剛才提到的兩種疾病,B細胞白血病和B細胞淋巴瘤。人們發現有一種蛋白叫做CD19,它只會出現在B細胞的表面,這就為T細胞改造療法Kymriah和Yescarta的成功埋下了伏筆。這兩個產品的原理大同小異,都是通過提取T細胞->訓練T細胞識別CD19這個蛋白 ->最後輸回病人體內靶向性殺滅攜帶CD19的B細胞的方式來發揮作用的。
雖然我們在某幾種癌症上有所突破,可是癌症治療的整體情況還是不容樂觀:小兒B細胞白血病只是白血病的一種,而成人B細胞淋巴瘤也只佔淋巴瘤的一小部分。會不會有一種更加普適性的免疫治療方案,可以覆蓋更多的癌症患者呢?
3)免疫檢查點(Immune Checkpoint)
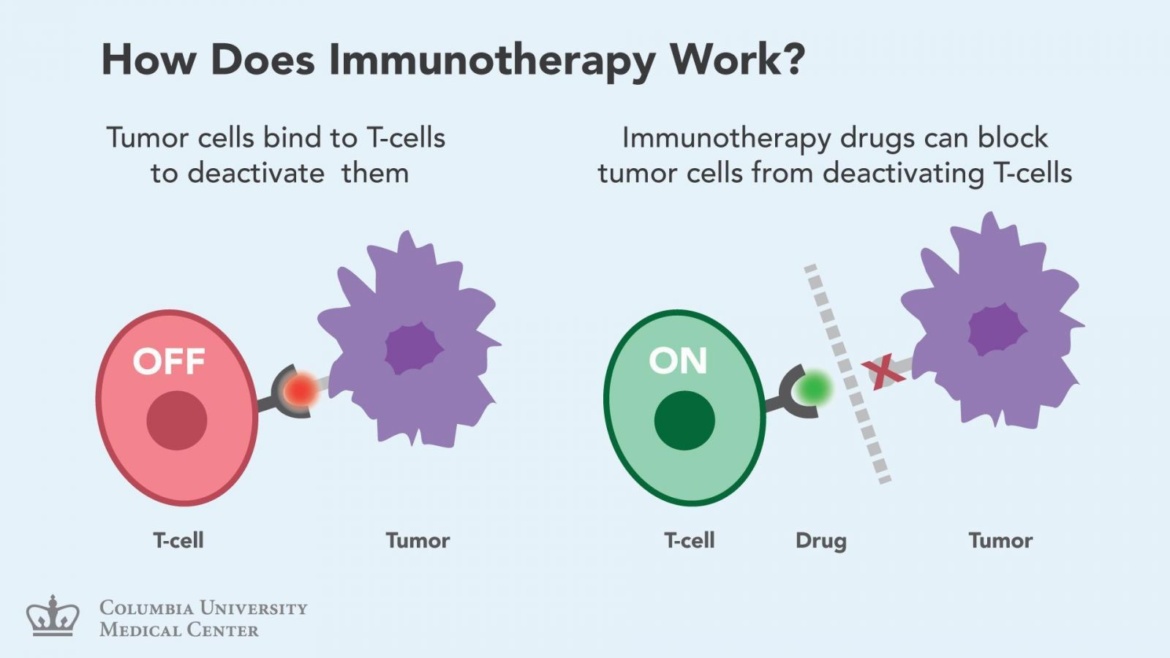
這個可以有!科學家發現,在很多種類的癌細胞表面,都會有一個蛋白叫做PDL1,這種蛋白在T細胞攻擊癌細胞時具有“一票否決權”。這就意味著,就算T細胞發現了癌細胞上的CD19蛋白和其他的可疑蛋白,可如果癌細胞表面同時又有PDL1蛋白的話,T細胞就直接走人了(WTF?)。 PDL1蛋白就像是一塊免死金牌一樣,讓癌細胞在體內暢通無阻。
T細胞這種檢查機制叫做免疫檢查點(敲黑板),它本來是為了維持機體的免疫耐受,防止T細胞攻擊自身組織,但是卻被癌症利用來逃避免疫檢查。 T細胞上的這類免疫檢查點不止一個,如果檢查到的癌細胞表面有PDL1之類的分子,T細胞就會認為這個細胞是自身的正常細胞,癌細胞就可以渾水摸魚,躲過T細胞的搜查。
這點如何被我們利用來殺滅癌細胞呢?在上面的圖我們看到,T細胞和其他細胞的對接就像傳說中的虎符一樣(如果對虎符沒有印象,請移步《國家寶藏》第四集)。 T細胞帶著虎符的一半,如果另一個細胞能拿出對應的另一半,那麼相安無事。問題的關鍵就在於,我們能不能想辦法破壞T細胞和癌細胞的虎符對接?
如果你已經想到了這一點,那麼你一定很適合做一個科學家。我們可以用一些小分子(單克隆抗體,簡稱單抗)來特定地破壞任意一半虎符的構造,讓它們不能嚴絲合縫的對接,這樣T細胞不就重新可以識別癌細胞了嗎?我們把這種小分子叫做免疫檢查點抑製劑,只需要把它們注射在靜脈裡,它們就會自動去尋找並且蓋住它們找到的虎符,從而重啟T細胞對癌細胞的免疫攻擊。
免疫檢查點抑製劑由於製作相對簡單,普適性很強,很早就受到了科學家的關注。從2011年到現在已經有6種藥物上市。可以治療的癌症種類包括黑色素瘤,非小細胞肺癌,腎癌,膀胱癌等等。理論上來說,只要癌細胞表面有PDL1這類“虎符“蛋白,免疫檢查點抑製劑就會有療效。它的價格也比較低,第一款上市的伊匹單抗 (Ipilimumab)一個療程現在大概需要二三十萬人民幣,大概只是T細胞改造療法的價格的十分之一。
下面這張圖就是伊匹單抗在一位黑色素瘤患者上的一個非常成功的案例,在兩年之後,這位患者的黑色素瘤得到了完全緩解。 (感謝德國癌症研究中心的Riemer博士分享的照片)
不過在絕大多數情況下,免疫檢查點抑製劑只能做到把患者的平均生存期延長幾個月。在伊匹單抗的三期臨床實驗中,300位接受伊匹單抗治療的患者的平均生存期比單獨接受化療的患者從6個月增加到了10個月。不過可別小看這短短4個月,它相當於把所有300名癌症患者剩下的壽命增加了一半還多,是一項令醫生和患者歡欣鼓舞的大成就!
當然免疫檢查點抑製劑也有一個比較大的問題:既然T細胞識別PDL1蛋白是為了防止攻擊自身組織,那就意味著一些自身的正常細胞也會攜帶PDL1蛋白。所以免疫檢查點抑制也會造成T細胞過度攻擊自身的正常細胞,時間久了會導致肺炎,肝炎等等。當然這些副作用一般不會致命,也算是機體為了對抗癌細胞作出的一點小犧牲吧。
免疫檢查點抑製劑雖然可以幫助治療很多部位的癌症,但還只是對大約30%的癌症患者有效。因為另一部分癌症患者癌細胞的橫行肆虐並不是靠欺騙T細胞的“虎符”,而是靠其他促進癌細胞增殖的蛋白質。對於這種癌細胞,我們就要具體情況具體分析了。比如說,在中國已經上市的西妥昔單抗(Cetuximab),可以靶向地攻擊大量產生表皮生長因子受體(EGFR)的結直腸癌和頭頸癌,又比如貝伐珠單抗(Bevacizumab)可以靶向地攻擊大量產生血管內皮生長因子(VEGF)的結直腸癌、非小細胞肺癌和乳腺癌等一些癌症。
不知道你有沒有發現,上述這些抗擊癌症的藥物,它們所“攻擊”的並不是某一種特定的癌症,而是某一特定的蛋白質。這是因為, 癌症的本質上是某些細胞基因組的突變(也就是細胞的癌變)。而基因組的突變最終導致了細胞表面蛋白質的變化。所以有可能兩個人癌變的部位不同,但卻有著一樣的基因組突變。而免疫療法會追溯到癌症產生的源頭——基因組突變,然後對症下藥,這也是精準醫學的高明之處!
到目前為止,美國藥監局批准上市的這類靶向特定蛋白質的單抗已有60多個,可以靶向地針對很多種有利於癌細胞增殖的蛋白質。不過,癌細胞手裡還有另一張王牌,那就是它們瘋狂的變異能力。當我們用一種藥物將大部分癌細胞殺滅以後,表面上,腫瘤會變小甚至消失,但是通常在幾年之內它們就會復發。這是因為那些殘存下來的癌細胞會繼續變異增殖,等它們捲土重來的時候,已經是穿上各種各樣的馬甲,已有的60多種單抗就不再對付得了它們了。
我們想問,會不會有一種更加普適的治療手段,能做到以不變應萬變呢?
4)…
Read More